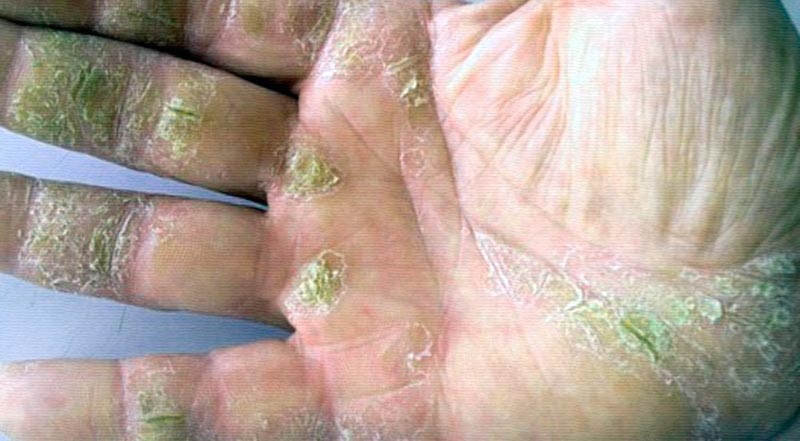
Псориаз ладоней и подошв представляет собой гетерогенный дерматоз, имеющий хроническое течение, который поражает поверхность ладоней, стоп. Проявляется розового цвета папулой, которая потом преобразовывается в бляшку.
Бляшки объединяются друг с другом, образовывая пятна гиперкератоза. На пораженных участках возникают трещины, добавляется инфекция.
Диагноз ставится после осмотра пораженного эпидермиса, для подтверждения проводится гистологическое изучение. Лечится патология наружно, используются антисептики, мази с гормонами, ПУВА-терапия.
Патология чаще встречается в странах, имеющих холодный климат. Гендерных предпочтений у заболевания нет. В основном эта разновидность псориаза появляется после 30 лет.
Заболевание незаразно, и невзирая на типичную локализацию на руках, при рукопожатии оно не передается. Также не распространяется эта патология в случае переливания крови.
Классификация
Выделяется три варианта этой патологии:
- Вульгарный (типичный, или папулезно-бляшечный) – характеризуется появляющимися плотными по структуре розоватыми бляшечными элементами, папулами (размер не превышает 2,5 мм), сверху укрытые чешуйками (серебристыми). Патологические высыпания плотно сцеплены с тканями. Также присутствует сочетание с трещинами кожи и вторично возникшей инфекцией. Эти симптомы зачастую не позволяют обнаружить диагностическую триаду.
- Роговой, или псориатическая «мозоль» – характеризуется желтоватого оттенка роговыми высыпаниями (размер не превышает 3 см), которые плохо шелушатся и обладают тенденцией к объединению.
- Псориаз Барбера (везикулезно-пустулезный вариант) – редко встречающаяся патология, которая проявляется единичными буллами, внутри которых находится серозно-гнойное содержимое. При объединении элементов появляются большие по площади гнойные участки.
Симптомы
Существуют различные формы этого вида псориаза, но всех их объединяют общие симптомы. На отечном и слегка гиперемированном эпидермисе ладоней, а также подошв появляются мельчайшие (около 1 мм) папулы, которые преобразовываются в бляшки, в дальнейшем сливающиеся в пятна.
Вследствие имеющегося гиперкератоза на пораженных участках возникают трещины, из-за чего появляется боль, которая нарушает трудоспособность.
Кроме этого, ухудшается качество жизни больного. Через время воспалительный процесс стихает, а гиперкератоз увеличивается, элементы плотнеют, приобретают желтоватый оттенок. Поражения охватывают всю поверхность ладоней, подошв.
Симптомы псориаза Бербера протекают не так. Патологический элемент в этом варианте представлен пустулами, которые сливаются и образовывают большие по площади гнойные очаги, внутри которых находится стерильное содержимое.
Через время пустулы высыхают, формируются корки, появляется шелушение. Поражения охватывают эпидермис свода стопы, а также эпидермис большого пальца, расположенного на руках.
Кроме основных признаков возможно появление одиночных пятен в других местах.
Причины
Заболевание возникает из-за внутренних и внешних причин. Экзогенные триггеры бывают следующими:
- вредные привычки;
- длительный по времени прием медпрепаратов;
- колебания температуры воздуха;
- употребление высококалорийных продуктов, в которых находится повышенное содержание насыщенных жиров, а также углеводов;
- травмы.
К эндогенным триггерам относятся: наследственность, ослабленный иммунитет, стрессовые ситуации, сенсибилизация.
Дерматологи считают, что к возникновению этого заболевания причастны сразу несколько разных триггеров.
Механизм зарождения патологии до конца не разгадан. Из нескольких теорий выделяют одну основную – аутоиммунную. Поврежденный ген, который ответственен за активную составляющую иммунной системы, становится пусковым механизмом, стимулирующим производство антител.
Последние начинают воспринимать клетки эпидермиса как чужеродные. Вследствие возникшей аутоиммунной реакции происходят дегенеративные процессы в слоях дермы.
Здоровые клетки эпидермиса начинают стремительно делиться, из-за чего сначала появляется эритема, а в дальнейшем папулы с шелушением.
Другая теория взаимосвязана с атерогенным профилем питания (преобладание жирной пищи). В этом случае провоцирующая причина связана с липидным и обменным нарушением. Минимум белков и увеличенное число жиров способствует продуцированию полиаминов.
Вследствие этих соединений происходят дегенеративные изменения в кожном покрове, также запускается аутоиммунный процесс.
Теория нейроэндокринного характера имеет другой механизм образования патологии. Стрессовые ситуации, а также эндокринные сбои приводят к видоизменению иннервации, нарушается трофика кожного покрова. Это приводит к утрате целостности дермальных клеток, увеличению Т-хелперной активности.
Меняется также цитокиновый профиль, развивается воспалительный процесс, усиливается кератинизация, а также пролиферация эпидермальных клеток. Все это приводит к формированию высыпаний на поверхности ладоней, подошв.
Причем локализация проявления связана напрямую с провоцирующими причинами, такими как:
- воздействие лучей солнца;
- травмами эпидермиса;
- имеющейся контактной формы дерматита.
Теория аллергического характера строится на том, что в случае воздействия инородного антигена кожный покров, который до этого уже сенсибилизирован приемом медицинских препаратов, ультрафиолетом, инфекцией или колебаниями температуры воздуха, дает ответную реакцию с продуцированием большого числа антител, нарушающих клетки дермы и развивающих аутоиммунную реакцию.
Также при ВИЧ-инфекции развивается аутоиммунная реакция, вследствие которой меняется число лимфоцитов. Вместе с апоптозом приводит к появлению псориазных высыпаний.
Диагностика и лечение
Диагноз выставляется после:
- осмотра;
- выявлении специфической триады;
- гистологического изучения.
При необходимости проводится иммуноморфологические исследование.
Дифференцировка заболевания проводится с такими патологиями как:
- папулезный сифилид;
- красный плоский лишай;
- роговая экзема;
- кератодермия и др.
Лечение внутреннее или инъекционное, состоит из:
- глюкокортикоидов;
- ретиноидов (ароматического использования);
- цитостатиков;
- иммуносупрессоров;
- фотоактивных веществ.
Эффективно применение ПУВА-терапии, в дальнейшем подключается эксимерный лазер. Местно используют гормональные средства, могут добавлять салициловую кислоту.
Дополнительно применяют аналоги такого витамина как D3, ванночки с использованием отрубей, череды, а также чистотела.
Профилактика
Рекомендовано соблюдение антиатерогенного профиля питания. Необходимо исключить употребление шоколада, кофе, алкоголя, чтобы не спровоцировать рецидив. Также профилактика заключается в следующем:
- Ведение здорового и правильного образа жизни.
- Не допускать контакт рук с провоцирующими причинами.
- Необходимо использовать защитные перчатки.
- Носить теплые носки, когда наступает холодный период.
- Использовать обувь с открытым верхом в теплое время.
В случае назначения лекарственных средств необходима консультация врача дерматолога.