Экзема наружного уха является хронической дерматологической патологией, имеющей аллергический характер, которое возникает вследствие серозного воспаления кожного покрова.
Проявляется множественными симптомами:
- мучительным зудом;
- покраснением кожи;
- чувством жжения;
- отеком;
- шелушением;
- узелками;
- везикулами;
- эрозивными элементами;
- лихенификациями.
Диагностика осуществляется после проведения осмотра, дерматоскопии, получения анализов аллергопроб, биопсии.
Лечится заболевание с помощью противоаллергических средств, антибиотиков, гипосенсибилизирующих медикаментов, НПВП, глюкокортикостероидов, анаболических гормонов. Местно используются кортикостероидные средства, иглоукалывание.
Экзема наружного уха является одним из самых встречаемых патологий, поражающих эту зону. Может проявиться в любом возрасте, но чаще всего возникает от 35 до 45 лет. В одинаковой степени может развиться как у мужчин, так и у женщин. Осложнения возникают в редких случаях.
Классификация
Выделяется несколько видов этого заболевания, которые разняться клиническими проявлениями и разными подходами к лечению. Классифицируются следующие варианты состояния:
- Истинный или идиопатический. При этой форме появляются частые рецидивы, которые возникают вследствие любых, даже незначительных раздражителей. Как правило, причина образования остается невыяснена.
- Микотический. Гиперчувствительность организма к грибкам является триггером заболевания. Развивается на фоне стригущего лишая, кандидоза, поражающего наружное ухо и иных форм микозных патологий, которые направлены на эту зону.
- Микробный. Образовывается в местах очагов поражения, в которых скапливается гной. Это могут быть порезы, царапины, трофические формы язв и др. Довольно часто патология возникает на фоне гнойного среднего отита.
- Себорейный. Диагностируется у больных, имеющих себорею. Считается признаком заражения ВИЧ-инфекцией. Также поражаются участки, в которых расположено много сальных желез (зона между лопатками, голова и др.).
- Профессиональный (контактный). Возникает у людей, имеющих гиперчувствительность к вредным веществам, с которыми они контактируют на работе.
Симптомы
Все формы патологии имеют типичную последовательность появления симптомов, которые включают несколько фаз:
- Начальная стадия заболевания острая. Изначально возникает гиперемия, кожа отекает, появляется мучительный зуд и жжение.
- Во второй стадии образовываются папулы и везикулы, внутри которых находится серозная жидкость.
- Затем высыпания вскрываются и возникают мокнущие эрозии.
- Процесс заживления характеризуется образованием корок серо-желтоватого оттенка. Возникает шелушение, экскориация, утолщение эпидермиса с образованием на нем множественных складок. Зудящие ощущения проходят.
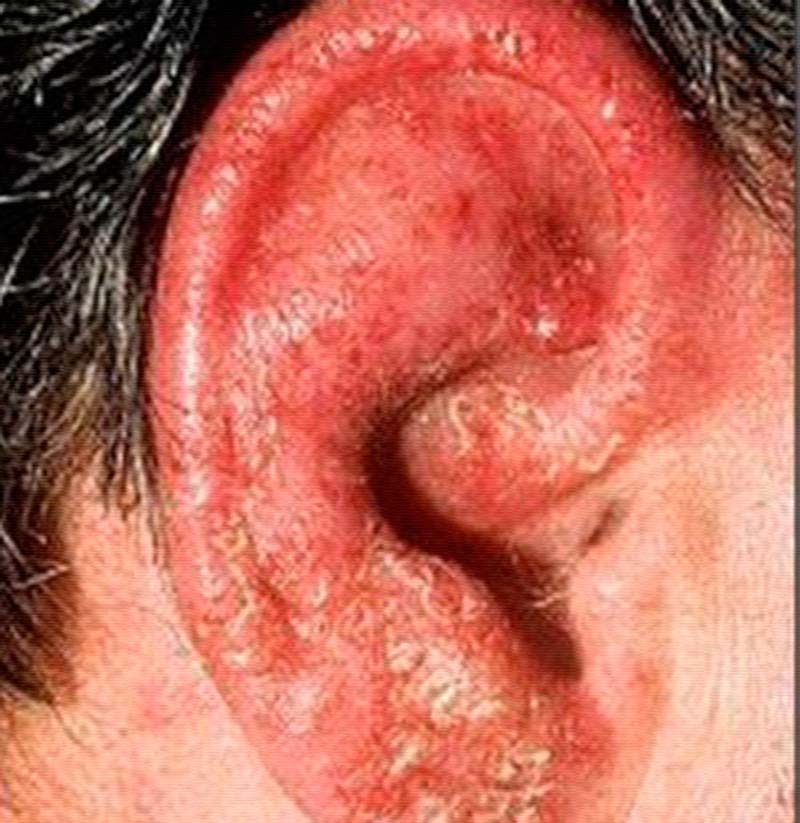 Потом острый процесс трансформируется в хронический. Без отсутствия терапии заболевание может растянуться на многие годы.
Потом острый процесс трансформируется в хронический. Без отсутствия терапии заболевание может растянуться на многие годы.
Для истинной экземы типичны симметричные высыпания, отсутствуют выраженные контуры, на коже возникают пятна, лишенные пигментации.
Микробный вариант заболевания характеризуется отечностью кожи, покраснением и зудом. Пораженная зона имеет четкий контур, на краях верхний кожный слой отторгается. Образовывается множество корочек с гноем, которые полностью покрывают неизмененный эпидермис, а так же пустулы на соседних зонах.
В случае микробного варианта проявляются классические проявления грибковой патологии, а так же экземы.
При себорейном варианте возникают бляшечные элементы, папулы желтоватого цвета, которые объединяются друг с другом и образовывают форму кольца либо гирлянды.
Причины
Патология является полиэтиологическим заболеванием. Основными причинами являются:
- генетическая предрасположенность;
- нарушение функции ЦНС;
- гиперчувствительность организма.
У детей патология возникает вследствие имеющегося экссудативно-катарального варианта диатеза.
Провоцирующие факторы, влияющие на зарождение заболевания:
- Пониженный иммунитет. Снижение защитных сил организма происходит вследствие хронического стресса, сахарного диабета, авитаминоза, продолжительного приема цитостатиков и др.
- Эндокринные расстройства. Связаны с нарушением работы органов, продуцирующих гормоны.
- Воздействие на поверхность ушных раковин. Патология может возникнуть из-за частого трения, переохлаждения, контактирования с различными химическими продуктами (косметическими средствами, вредными агентами, используемыми в производственном процессе).
- Хронические инфекционные очаги. Различные патологии (кариес, отит, тонзиллит и др.) могут служить источником проникновения патогенной флоры к области ушной раковины.
Осложнения
Чаще всего осложнения связаны с инфицированием расчесов и эрозий. Вследствие чего может возникать импетиго либо фурункулез.
В более редких случаях появляется эритродермия или лимфангит. Если поражается слуховой проход, то может сузиться его просвет. При рецидивирующем процессе патология может превратиться в нейродермит.
Диагностика и лечение
Диагноз выставляется на основании симптомов, жалоб пациента и его анамнеза. В процессе опроса врач выясняет наличие эндокринных нарушений, иммунодефицита, аллергических патологий и контактирования с вредными веществами на производстве.
Кроме осмотра и проведения дерматоскопии проводятся следующие методы обследования:
- отоскопия;
- биопсия пораженного кожного покрова;
- аллергопробы.
Патология лечится комплексно. Применяются системные и местные препараты. Дополнительно назначается физиотерапия.
Перорально назначаются следующие препараты:
- гипосенсибилизирующие средства;
- антигистамины;
- транквилизаторы;
- иммуномодулирующие препараты;
- нейролептики;
- витаминнотерапия;
- НПВС.
При тяжелом течении назначаются глюкокортикостероиды и анаболические стероидные гормоны. Чтобы не допустить вторичное инфицирование применяются антибиотики.
Наружное лечение включает в себя применение марлевых повязок с растительным маслом, которые удаляют корки и отшелушивают кожу.
При мокнутии используются примочки, пропитанные борной кислотой, нитратом серебра либо препаратом резорцин. Затем накладываются кортикостероидные препараты и кератопластические средства.
Микробный вариант экземы лечится с помощью мазей с антибиотиками и анилиновыми красителями.
При хроническом процессе патологии используются сероводородные и радоновые ванны.
В случае сильного зуда назначается акупунктура. Если имеется инфильтрация, то делаются аппликации с применением озокерита или парафина, так же показаны лечебные грязи.
В случае малой эффективности вышеперечисленных препаратов и методов назначается рентгенотерапия.
Параллельно с основным лечением корректируются сопутствующие патологии, которые способствуют появлению экземы.
Если своевременно начать адекватную терапию, то больной полностью выздоравливает через 3-4 недели. Только идиопатический вариант патологии трудно поддается лечению.
Профилактика
Чтобы предупредить появление этого состояния, необходимо придерживаться следующих правил:
- Регулярно осуществлять уход за кожей всего тела.
- Ограничивать контактирование с агрессивными веществами.
- Исключить из рациона аллергенные продукты питания.
- Заниматься своевременным лечением разных видов пиодермий.
- Корректировать имеющиеся системные заболевания и иммунодефицит.






