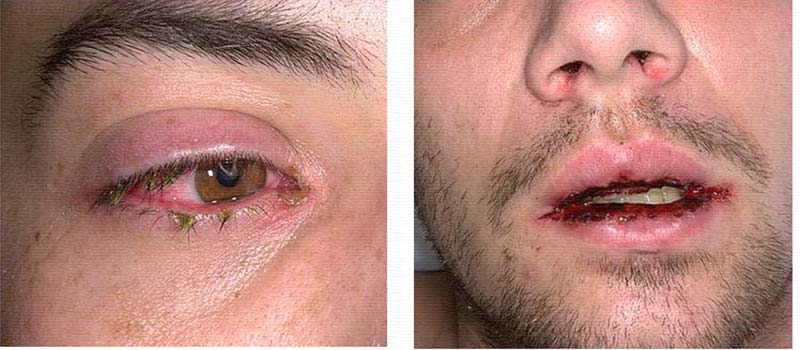
Синдром Стивенса-Джонсона (злокачественная экссудативная эритема) представляет собой острою форму буллезного поражения кожного покрова и слизистых. Заболевание имеет аллергическую природу.
Диагностируется это состояние дерматологом, который осматривает пациента и дополнительно назначает проведение:
- иммунологического исследования крови;
- биопсии кожного покрова;
- коагулограммы.
В случае необходимости делается биохимический анализ мочи, рентген легких, методом УЗИ изучается состояние мочевого пузыря и почек. Могут потребоваться консультации врачей-специалистов в других областях.
Лечится патология с помощью применения экстракорпоральной гемокоррекции, приема глюкокортикоидов и антибиотиков, инфузионной терапии.
Заболевание чаще всего возникает в промежутке от 20 до 40 лет, но может проявиться в любом возрасте. У мужчин патология диагностируется чаще, чем у женщин.
Симптомы
Патология имеет острое начало и развивается стремительно. Изначально появляется слабость, температура поднимается до 40°С, возникает головная боль, учащается сердцебиение, беспокоят боли в мышцах и суставах.
Может возникать кашель и болевые ощущения в горле. Нередко появляется рвота, диарея.
Через несколько часов, либо в течение суток, слизистую рта начинают покрывать большие по размеру пузыри, которые потом вскрываются и образуют участки с бело-сероватыми или желтыми пленками и корочками, появившимися из запекшейся крови.
Также поражается красная кайма губ. Больные из-за таких тяжелых дефектов не могут принимать пищу и пить.
Патологические изменения глаз сначала протекают как проявления конъюнктивита, однако зачастую из-за присоединения инфекции развивается гнойное воспаление. При этом синдроме на конъюнктиве, а также роговице, образовываются небольшие эрозивно-язвенные дефекты.
Может поражаться радужная оболочка и развиваться кератит, блефарит и иридоциклит.
Мочеполовая система также поддается патологическим изменениям, но только у половины заболевших.
В таком случае появляется уретрит, вульвит, вагинит, баланопостит. При этом рубцевание появившихся дефектов на слизистой может спровоцировать образование стриктуры уретры.
Патологические элементы представлены в виде багровых волдырей диаметром 3-5 см, локализующиеся в основном на поверхности туловища и в зоне промежности.
Отличительною особенностью высыпаний является возникновение в их центральной части серозных либо кровянистых пузыреобразных элементов, после вскрытия которых появляются дефекты, покрывающиеся корками.
Новые высыпания появляются в течение 2-3 недель, а язвы заживают на протяжение 1,5 месяцев. Осложнениями этого заболевания могут быть:
- пневмония;
- колит;
- кровотечение из мочевого пузыря;
- бактериальная инфекция;
- потеря зрения и др.
Вследствие таких осложнений приблизительно 10% пациентов погибает.
Причины
Заболевание имеет аллергическую природу. Существует 4 группы установленных факторов, вследствие которых возможно появление этого состояния:
- инфекция;
- медикаменты;
- злокачественные патологии;
- не выявленные триггеры.
У детей патология появляется на фоне имеющихся вирусных болезней, таких как:
- корь;
- ветряная оспа;
- вирусный гепатит;
- вирусный гепатит и др.
Предрасполагающими факторами являются грибковые и бактериальные инфекции.
Во взрослом возрасте заболевание появляется вследствие введения лекарственных препаратов (антибиотиков, нестероидных противовоспалительных, регуляторов ЦНС, сульфаниламидов) либо имеющегося злокачественного процесса (лимфомы, карциномы).
В случае, когда причину заболевания невозможно установить, то тогда речь идет об идеопатическом варианте заболевания.
Диагностика и лечение
Осматривая типичные кожные поражения специалист диагностирует заболевание. При осуществлении опроса пациента дерматолог выявляет провоцирующий фактор. Для подтверждения диагноза проводится гистологическое изучение.
В результатах клинического анализа крови выявляются признаки воспаления. Коагулограмма обнаруживает, что свертываемость нарушена, данные биохимического анализа крови указывают на уменьшенное содержание белков.
Основным диагностическим показателем является результат иммунологического изучения крови, выявляющий повышенное количество Т-лимфоцитов, а также специфических антител.
В случае появления осложнений дополнительно может проводится бакпосев материала, взятого из эрозий, пробы Зимницкого, биохимический анализ мочи. Кроме этого делается копрограмма, УЗИ почек и мочевого пузыря, рентген легких и другое.
Дополнительно могут потребоваться консультации окулиста, нефролога, пульмонолога и уролога.
Дифференцируется это заболевание с дерматитами, при которых образовываются пузыри.
Лечится патология инъекционным введением больших доз глюкокортикоидных гормонов. По мере стихания поражений постепенно убавляется дозировка препарата.
Чтобы очистить кровь от иммунных комплексов применяется экстракорпоральная гемокоррекция. Также переливается плазма и белковые растворы. Не менее важно в лечении вводить в организм больного необходимый объем жидкости, чтобы поддерживался нормальный суточный диурез.
Дополнительно назначаются препараты, с основными действующими веществами кальций и калий. Вторичные инфекции лечатся антибактериальными препаратами.
Профилактика
Запрещается применять лекарственное средство, если раньше на него появлялась аллергическая реакция. При посещении врача необходимо сообщать ему обо всех случаях аллергических проявлений.
Не рекомендуется одновременно принимать большое количество медикаментов. Всегда следует соблюдать назначенную врачом схему лечения и читать инструкцию лекарственного средства.